Bệnh tan máu bẩm sinh ( thalassemia ) được quốc tế phát hiện và nghiên cứu và điều tra từ năm 1925. Tại Nước Ta, bệnh được những nhà khoa học điều tra và nghiên cứu từ năm 1960 .
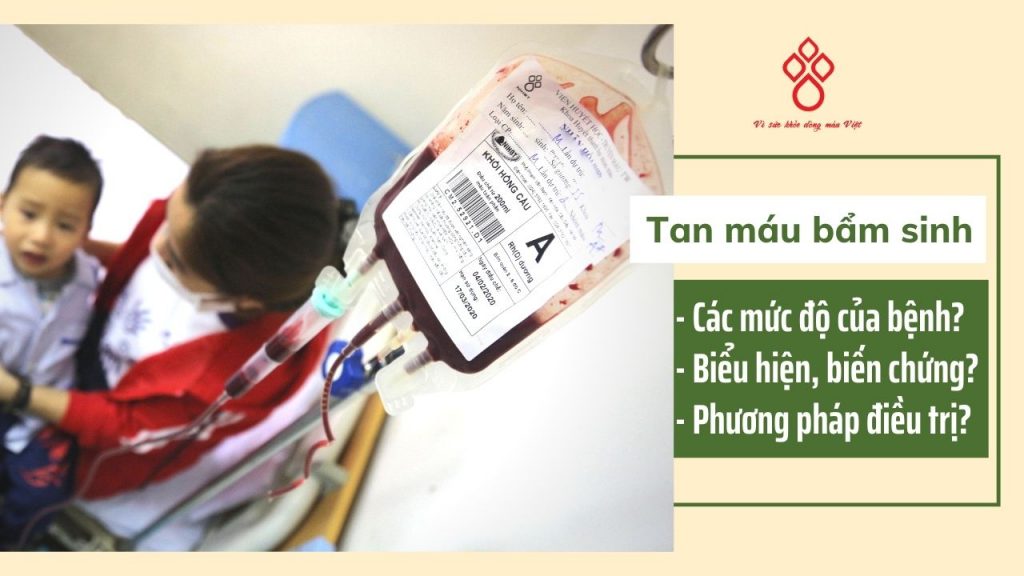
Bệnh tan máu bẩm sinh ( thalassemia ) là gì ?
Bệnh tan máu bẩm sinh ( thalassemia ) là một nhóm bệnh huyết sắc tố gây thiếu máu, tan máu di truyền. Mỗi thể bệnh là do không bình thường tổng hợp một loại chuỗi globin ; Có hai thể bệnh chính là alpha thalassemia và beta thalassemia ; ngoài những có những thể phối hợp khác như thalassemia và bệnh huyết sắc tố .
Tình hình bệnh tan máu bẩm sinh trên quốc tế
Thalassemia (tan máu bẩm sinh) là bệnh di truyền có tỷ lệ cao nhất trên thế giới. Theo báo cáo của Liên đoàn Thalassemia Thế giới năm 2012 (TIF – Thalassemia International Federation), có khoảng 7% dân số trên thế giới mang gen bệnh huyết sắc tố và thalassemia.
Theo Tổ chức Y tế Thế giới ( WHO – World Health Organisation ), bệnh huyết sắc tố ( HST ) ảnh hưởng tác động tới 71 % số nước trên quốc tế ; khoảng chừng 7 % phụ nữ có thai mang gen bệnh huyết sắc tố và khoảng chừng 1,1 % những cặp vợ chồng có rủi ro tiềm ẩn sinh con bị mang gen bệnh. Mỗi năm có khoảng chừng 60.000 – 70.000 trẻ nhỏ sinh ra bị bệnh thalassemia mức độ nặng. Bệnh tập trung chuyên sâu nhiều ở vùng Địa Trung Hải, Trung Đông, Châu Á Thái Bình Dương – Thái Bình Dương trong đó có Nước Ta .
Tỷ lệ mang gen bệnh thalassemia tại Nước Ta
Hiện nay, ở nước ta có khoảng trên 12 triệu người mang gen bệnh tan máu bẩm sinh và có trên 20.000 người bệnh mức độ nặng cần phải điều trị cả đời. Mỗi năm có thêm khoảng 8.000 trẻ em sinh ra bị bệnh thalassemia, trong đó có khoảng 2.000 trẻ bị bệnh mức độ nặng và khoảng 800 trẻ không thể ra đời do phù thai. Người bị bệnh và mang gen có ở tất cả các tỉnh/thành phố, các dân tộc trên toàn quốc.
Chi phí điều trị trung bình cho một bệnh nhân thể nặng từ khi sinh ra tới 30 tuổi hết khoảng 3 tỷ đồng. Một người bệnh mức độ nặng từ khi sinh ra đến 21 tuổi cần truyền khoảng 470 đơn vị máu để duy trì đời sống. Mỗi năm, cả nước cần có trên 2.000 tỷ đồng để cho tất cả bệnh nhân có thể được điều trị tối thiểu và cần có khoảng 500.000 đơn vị máu an toàn.
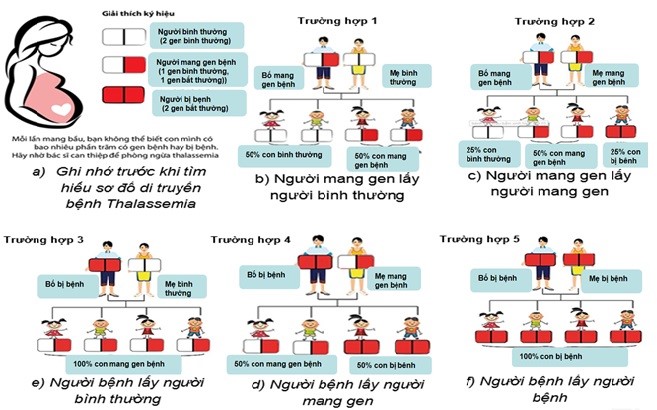
Bệnh tan máu bẩm sinh di truyền như thế nào ?
Bệnh tan máu bẩm sinh ( thalassemia ) là bệnh di truyền lặn trên nhiễm sắc thể thường. Do vậy tỷ suất nam và nữ bị bệnh như nhau. Khi cả vợ và chồng cùng mang gen bệnh thalassemia thì mỗi lần sinh có 25 % rủi ro tiềm ẩn con bị bệnh, 50 % năng lực con mang một gen bệnh và 25 % năng lực con thông thường .
Xem thêm: Bệnh thalassemia di truyền như thế nào và cách phòng bệnh
Các mức độ của bệnh tan máu bẩm sinh
Bệnh tan máu bẩm sinh có nhiều mức độ lâm sàng khác nhau :
– Mức độ rất nặng : Thai nhi phù, thường tử trận trước hoặc ngay khi sinh ;
– Mức độ nặng và trung bình : bệnh nhân có những bộc lộ lâm sàng chung như : Thiếu máu ( trung bình đến nặng ) ; Hoàng đảm ; Lách to, gan to ; Chậm tăng trưởng sức khỏe thể chất ; Biến dạng xương ( xương sọ, xương mặt, … ) ; Rối loạn nội tiết : đái đường, suy giảm công dụng sinh dục, … ; Xơ gan, suy gan ; Suy tim, rối loạn nhịp tim … ;
– Mức độ nhẹ : người bệnh chỉ bị thiếu máu nhẹ ( dễ bị chẩn đoán nhầm với những bệnh lý khác như thiếu máu thiếu sắt ) ;
Người mang gen bệnh tan máu bẩm sinh không có biểu lộ lâm sàng, hoàn toàn có thể không thiếu máu .
Bệnh tan máu bẩm sinh có những biểu hiện và biến chứng gì?
Do mất cân đối trong quy trình tổng hợp chuỗi globin nên dẫn đến việc sinh hồng cầu không phân phối được nhu yếu của khung hình và gây ra những hậu quả :
-
Thiếu máu :
Là thực trạng thiếu máu mạn tính trong suốt cuộc sống người bệnh. Nguyên nhân do những chuỗi globin thừa và lắng đọng trong những tế bào đầu dòng hồng làm quy trình sinh hồng cầu không hiệu lực hiện hành từ trong tủy xương, hồng cầu trưởng thành bị tiêu hủy sớm hơn ở lách và lượng huyết sắc tố trong mỗi hồng cầu thấp. Tất cả những nguyên do này dẫn đến lượng huyết sắc tố của bệnh nhân thalassemia thấp hơn thông thường .
- Thay đổi cấu trúc xương :
Do thiếu máu, khung hình phản ứng bằng tăng sinh hồng cầu, lan rộng ra diện tích quy hoạnh sinh hồng cầu trong tuỷ xương dẫn đến biến hóa cấu trúc xương sọ, mặt và đầu xốp những xương dài, 1 số ít trường hợp có những u sinh máu ( sinh máu trong ống tuỷ, phổi … ). Điều này làm khuôn mặt bệnh nhân thalassemia bị biến dạng : trán dô, mũi tẹt, gò má cao, răng vẩu, xương dễ gãy, giảm tỷ lệ xương, loãng xương .
- Lách to:
Chuỗi globin thừa tạo thành thể vùi trong hồng cầu làm hồng cầu mất độ mềm mịn và mượt mà, dễ bị bắt giữ tại lách, làm lách phì đại, với một số lượng lớn hồng cầu được giữ trong lách làm giảm lượng hồng cầu trong máu do đó càng làm máu bị loãng hơn. Nếu lách bị cắt thì hiện tượng kỳ lạ này sẽ xảy ra so với gan .
-
Rối loạn chuyển hóa sắt :
Tuỷ xương tăng sinh hồng cầu kích thích cơ thể tăng hấp thu sắt từ đường tiêu hóa, bên cạnh đó do bệnh nhân thường xuyên phải truyền khối hồng cầu nên tổng lượng sắt của cơ thể tăng cao nhanh chóng. Khi sắt huyết thanh tăng 10 – 15 lần, các vị trí gắn sắt của transferrin đã bão hoà hết, sắt sẽ gắn không đặc hiệu với các chất khác như albumin, citrate, aminoacid và được lắng đọng tại các tổ chức như gan tim, tuyến nội tiết làm tổn thương các cơ quan này. Điều này dẫn đến bệnh nhân bị xơ gan, suy gan, suy tim, suy các tuyến yên tuyến sinh dục, đái tháo đường, suy giáp, suy cận giáp…
-
Rối loạn đông cầm máu:
Người bệnh tan máu bẩm sinh có những biến hóa về đông cầm máu, nhìn chung có xu thế tăng đông .
Các phương pháp điều trị tan máu bẩm sinh
Hai biện pháp chính điều trị bệnh tan máu bẩm sinh lúc bấy giờ là truyền máu và thải sắt. Bên cạnh đó, 1 số ít giải pháp phổ cập khác cũng được sử dụng cho điều trị bệnh .
- Truyền máu: Do bị thiếu máu mạn tính, bệnh nhân cần phải truyền máu định kỳ, suốt cả cuộc đời. Khoảng cách giữa các lần truyền máu là 2 – 5 tuần. Chế phẩm sử dụng là khối hồng cầu.
- Thải sắt: Mục đích để chống quá tải sắt ở bệnh nhân, nhằm đưa nồng độ sắt trong cơ thể về giới hạn bình thường. Bệnh nhân thường phải duy trì dùng thuốc thải sắt trong suốt cuộc đời.
- Cắt lách: Được chỉ định khi có tăng nhu cầu truyền máu hơn 50% so với ban đầu trong 6 tháng; Lách quá to gây đau; Giảm bạch cầu hoặc giảm tiểu cầu nặng (do cường lách).
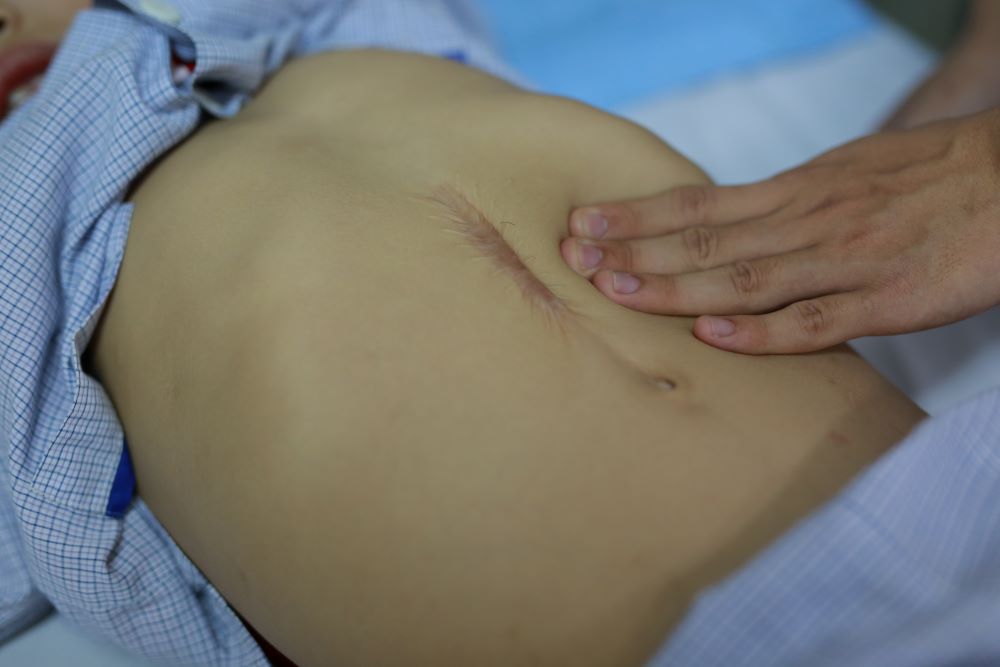
Nhiều người bệnh tan máu bẩm sinh bị cường lách và phải cắt lách .
- Ghép tế bào gốc: Là phương pháp điều trị hiện đại, có thể chữa khỏi bệnh tan máu bẩm sinh. Tuy nhiên chi phí điều trị khá tốn kém. Hơn nữa nếu bệnh nhân đã bị nhiễm sắt nặng tại gan thì tỷ lệ thành công thấp.
- Chăm sóc toàn diện: Để phòng ngừa và hạn chế các biến chứng, nâng cao chất lượng cuộc sống cho người bệnh.
- Điều trị biến chứng: Tùy theo biểu hiện, điều trị biến chứng như suy tuyến nội tiết, đái tháo đường, suy tim, xơ gan, loãng xương, rối loạn đông máu…
Một số quan tâm trong chăm nom người bệnh tan máu bẩm sinh
Người bệnh tan máu bẩm sinh thường bị quá tải sắt. Sắt dư thừa tích tụ trong gan, tim, tinh hoàn / buồng trứng và tuyến yên. Từ đó làm tổn thương, suy giảm tính năng của những cơ quan này .
- Người bệnh tan máu bẩm sinh nên lựa chọn các loại thực phẩm cho năng lượng cao mà chứa hàm lượng sắt thấp:+ Hạn chế các thức ăn có chứa hàm lượng sắt cao như: thịt bò, thịt trâu, thịt gà chọi, thịt chó, tim, gan… và rau có màu xanh đậm như: rau bina, cải xoong, rau ngót, rau muống, rau dền …các loại nấm.+ Nên uống nước chè tươi hàng ngày và ngay sau bữa ăn để làm giảm hấp thu sắt từ thực phẩm.
+ Hạn chế những chất kích thích và nước ngọt có ga : rượu, bia, café, coca …
- Người bệnh tan máu bẩm sinh nên bổ sung các loại Vitamin, khoáng chất cần thiết cho sự phát triển của xương nhằm duy trì thể trạng và không làm trầm trọng thêm vấn đề quá tải sắt.+ Bổ sung các thực phẩm chứa nhiều canxi, kẽm và vitamin D để cho xương vững chắc như: tôm, cua, cá, …+ Hạn chế muối trong khẩu phần ăn hằng ngày, lượng muối từ 4 – 6g/ ngày.
Chế độ sinh hoạt:
- Người bệnh tan máu bẩm sinh có thể sinh hoạt bình thường, hạn chế lao động nặng các hoạt động gắng sức;
- Tránh nhiễm trùng:
+ Giữ gìn vệ sinh thật sạch, rửa tay tiếp tục, tiêm vắc xin phòng bệnh ;
+ Giữ ấm khung hình khi trời lạnh, bảo vệ vệ sinh bảo đảm an toàn thực phẩm .
- Tập thể dục thường xuyên, chọn các bài tập nhẹ nhàng, phù hợp với lứa tuổi và tình trạng bệnh.
Xem thêm: Người bệnh tan máu bẩm sinh nên ăn uống như thế nào
Phòng bệnh tan máu bẩm sinh như thế nào?
Hai người khỏe mạnh thông thường, hoàn toàn có thể cùng mang gen và khi kết hôn có rủi ro tiềm ẩn sinh ra con bị bệnh thể nặng. Các giải pháp phòng tránh bệnh tan máu bẩm sinh :
- Các bạn trẻ và những người trong độ tuổi sinh đẻ nên chủ động xét nghiệm, tầm soát gen bệnh càng sớm càng tốt.
- Người mang gen bệnh cần được tư vấn và quản lý nguồn gen để tránh sinh ra con bị bệnh thể nặng.
- Các cặp đôi cùng mang gen đã kết hôn cần được tư vấn trước khi mang thai và thực hiện các biện pháp chẩn đoán trước sinhtương thích. Nếu người vợ đã mang thai cần sàng lọc trước sinh trong những tháng đầu nhằm mục đích phát hiện gene bệnh hoàn toàn có thể có ở thai nhi và tư vấn, đình chỉ nếu phát hiện thai nhi bị bệnh tan máu bẩm sinh ( thalassemia ) mức độ nặng .
ĐỊA ĐIỂM HIẾN MÁU và XÉT NGHIỆM:
Viện Huyết học – Truyền máu TW (phố Phạm Văn Bạch, quận Cầu Giấy, Hà Nội):
- Từ thứ 2 – thứ 6: 6h30 – 17h (khám theo BHYT, khám thu phí và khám theo yêu cầu);
- Thứ 7: 7h30 – 17h (khám theo yêu cầu).
Các điểm hiến máu và xét nghiệm ngoại Viện: 8h – 12h và 13h30 – 17h từ thứ 2 đến thứ 7.
- Số 26 Lương Ngọc Quyến, quận Hoàn Kiếm, Hà Nội.
- Số 132 Quan Nhân, quận Thanh Xuân, Hà Nội.
- Số 10, ngõ 122 đường Láng, quận Đống Đa, Hà Nội.
TRUNG TÂM THALASSEMIA :
- Địa chỉ: Tầng 3, Viện Huyết học – Truyền máu TW
- Điện thoại: (024) 3782 4263 hoặc (024) 3782 1895, số máy lẻ 598
- Fanpage: https://www.facebook.com/thalassemia.vn/
Trung tâm Thalassemia
Viện Huyết học – Truyền máu TW
